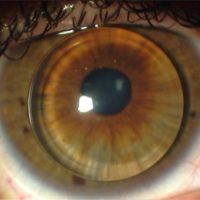
กระจกตา (Cornea)
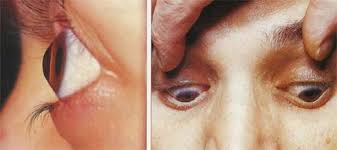
คือ ส่วนของลูกตาที่อยู่นอกสุด เป็นเนื้อเยื่อใสอยู่ส่วนหน้าของตาดำ โดยปกติเรามองไม่เห็นกระจกตาเนื่องจากกระจกตาใสไม่มีสี ที่เราเห็นสีดวงตาเป็นสีดำหรือน้ำตาลนั่นคือสีของม่านตา (Iris) ซึ่งอยู่ด้านหลังกระจกตา กระจกตาทำหน้าที่เป็นอวัยวะหลักในการรวมแสงเข้าสู่ดวงตา ดังนั้น กระจกตาจึงเป็นอวัยวะที่สำคัญมากอย่างหนึ่งในดวงตาของเรา
ภาพแสดงกระจกตา (Cornea) และม่านตา (Iris)
ที่มา : https://eyepatient.net/Home/articledetail/keratoconus-248
กระจกตาโป่งพอง/กระจกตาย้วย (Keratoconus)
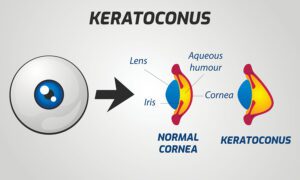
คือ การที่กระจกตาบางส่วนมีการนูนตัวขึ้นมาทำให้กระจกตาบิดเบี้ยวผิดปกติ สาเหตุเนื่องจากบางส่วนของกระจกตาเกิดการบางตัวลงอย่างไม่ทราบสาเหตุ ทำให้ความดันภายในลูกตาดันกระจกตาส่วนที่บางตัวลงให้นูนออกมา
- ถ้ากระจกตาส่วนที่นูนออกมามีลักษณะเป็นยอดแหลมจะเรียกว่า Keratoconus (Kerato = กระจกตา, Cone = รูปกรวย)
- ถ้ากระจกตานูนออกมามีลักษณะเป็นรูปทรงกลม จะเรียกว่า Keratoglobus
- ถ้ากระจกตานูนออกมาเฉพาะบริเวณริมกระจกตา จะเรียกว่า Pellucid Marginal Degeneration
โดยสาเหตุการเกิดกระจกตาโป่งพองยังไม่เป็นที่ทราบแน่ชัด โดยคาดว่าน่าจะมีความเกี่ยวข้องจากหลายปัจจัย เช่น พันธุกรรม การอักเสบของตา การขยี้ตาบ่อย หรือบางครั้งเกิดหลังจากการทำเลสิกหรือ PRK ด้วย
หลายๆคนอาจสงสัยว่าแท้จริงแล้ว Keratoconus มีชื่อภาษาไทยว่าอะไรกันแน่ ซึ่งจริงๆแล้วชื่อภาษาไทยของโรค Keratoconus นั้นมีหลายชื่อมาก ผมจะยกตัวอย่างชื่อภาษาไทยที่นิยมเรียกในโรคนี้ ว่ามีชื่ออะไรบ้างนะครับ มีดังนี้
- กระจกตาโป่งพอง
- กระจกตาย้วย : บางครั้งจะใช้เรียกคนไข้ที่เป็นโรค Pellucid Marginal Degeneration (PMD) ด้วย ซึ่งจะแตกต่างจาก Keratoconus ที่ตำแหน่งของกระจกตาที่บางและโป่งออกมา ดังนี้
-
- ผู้ป่วย Keratoconus กระจกตาจะโป่งบริเวณตรงกลางกระจกตา หรืออาจจะค่อนมาทางด้านล่างเล็กน้อย แต่จะไม่อยู่ชิดขอบตาดำ
- ผู้ป่วย PMD กระจกตาจะโป่งบริเวณขอบตาดำ
- โรค Keratoconus และ PMD มีอาการมองเห็นไม่ชัดเหมือนกัน และวิธีการแก้ไขคล้ายกัน
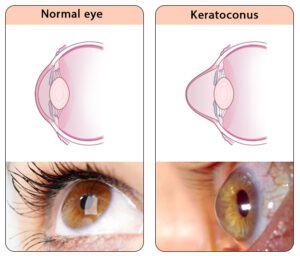
ภาพเปรียบเทียบกระจกตาในคนปกติและคนที่เป็นกระจกตาโป่งพอง
- ภาพซ้าย : แสดงกระจกตาปกติ
- ภาพขวา : แสดงตาที่เป็นกระจกตาโป่งพอง (Keratoconus) สังเกตเห็นการนูนตัวขึ้นของกระจกตา(กรณีเป็นไม่มากจะสังเกตไม่เห็นว่ากระจกตานูนออกมา)
ที่มา : http://anandeyeinstitute.org/cornea-2/
- ภาพซ้าย : แสดงกระจกตาโป่งพองดูจากด้านข้าง อาจสังเกตเห็นได้ไม่ชัดเจนนัก
- ภาพขวา : แสดงการเปรียบเทียบกระจกตาด้านขวาของคนไข้ที่เป็นกระจกตาโป่งพองน้อย กับกระจกตาซ้ายที่เป็นกระจกตาโป่งพองมาก สังเกตเห็นกระจกตาด้านซ้ายโป่งพองมากจนดันหนังตาล่างลงมา เมื่อเทียบกับด้านขวา
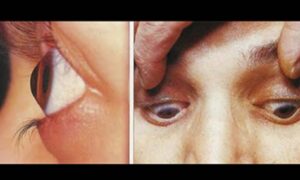

กระจกตาโป่งพอง (Keratoconus) มีอาการและการมองเห็นอย่างไร
- ผู้ที่เป็นกระจกตาโป่งพอง ถ้าเป็นไม่มาก อาจมีอาการเหมือนผู้ที่มีปัญหาสายตาเอียง คือ ตามัว เมื่อใส่แว่นตาหรือคอนแทคเลนส์แล้วจะทำให้อาการดีขึ้น
- สำหรับอาการที่รุนแรงขึ้นอาจรู้สึกว่าสายตามีการเปลี่ยนแปลงอย่างรวดเร็วโดยเฉพาะค่าสายตาเอียง อาการตามัวจะมากขึ้นในเวลากลางคืน อาจสังเกตเห็นวัตถุชิ้นเดียวแยกเป็นหลายชิ้นเหมือนมีเงาซ้อน เมื่อใส่แว่นตาหรือคอนแทคเลนส์แล้วก็ยังรู้สึกไม่พอใจกับการมองเห็นของตน
กระจกตาโป่งพองส่วนใหญ่มักเป็นทั้งสองตาโดยเกิดกับตาข้างหนึ่งก่อนและอีกข้างหนึ่งเป็นตามมาทีหลัง โดยความรุนแรงของสองข้างมักไม่เท่ากัน ผู้เป็นมักไม่เจ็บตา แต่อาจมีอาการแพ้แสง คันตา รู้สึกหนักตาได้ กระจกตาโป่งพองในรายที่รุนแรงมากอาจทำให้กระจกตาขุ่นมัวลงได้แต่พบได้ไม่บ่อยนัก และกระจกตามักไม่บางตัวลงจะกระทั่งทะลุ
ภาพแสดงการเห็นภาพของคนสายตาปกติ (ตัวเอด้านซ้าย) และผู้ที่เป็นโรคกระจกตาโป่งพอง (ตัวเอด้านขวา ซ้อนกันเหมือนมีหลายตัว)


ภาพแสดงกระจกตาโป่งพองขั้นรุนแรงจนกระทั่งกระจกตาขุ่นตัวทำให้การมองเห็นแย่มาก จักษุแพทย์อาจพิจารณาผ่าตัดเปลี่ยนกระจกตา


การวินิจฉัยโรคกระจกตาโป่ง
กระจกตาโป่งพองสามารถวินิจฉัยได้จากการซักประวัติ ประวัติค่าสายตา สังเกตจากภาพสะท้อนจากกระจกตา แสงสะท้อนจากเรติโนสโคป (Retinoscope) การดูโดยการใช้ Slit lamp โดยอุปกรณ์ที่วินิจฉัยได้ถูกต้องแม่นยำที่สุดคือ เครื่องถ่ายแผนที่กระจกตา (Cornea Topography)
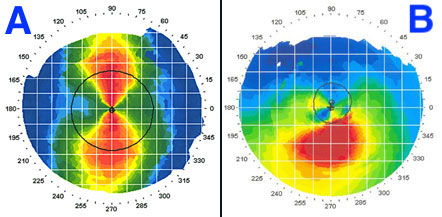

ภาพจากเครื่องถ่ายแผนที่กระจกตา (Cornea Topography) เปรียบเทียบระหว่างภาพ A กระจกตาเอียงปกติ (Regular Corneal Astigmatism) และภาพ B ที่เป็นโรคกระจกตาโป่งพอง โดยสีที่แตกต่างกันบ่งบอกถึงความโค้งที่ไม่เท่ากันของกระจกตา ซึ่งสีแดงค่อนไปทางสีม่วงคือบริเวณที่กระจกตาโป่งออกมา ดังนั้น ภาพ B ที่มีสีแดงอยู่บริเวณด้านล่าง คือ การโป่งของกระจกตาบริเวณด้านล่างนั่นเอง
การรักษาและการแก้ไขกระจกตาโป่งพอง
ในปัจจุบันยังไม่ทราบสาเหตุที่แน่ชัดของการเกิดกระจกตาโป่งพอง ดังนั้น การรักษาส่วนใหญ่จึงเป็นเพียงการแก้ไขค่าสายตาทำให้ผู้ที่เป็นสามารถมองเห็นได้อย่างชัดเจน สาเหตุที่ทำให้ผู้เป็นโรคกระจกตาโป่งพองมองเห็นไม่ชัดเจน เกิดจากสองสาเหตุหลักคือ ปัญหาสายตา และปัญหากระจกตาบิดเบี้ยว ดังนั้น การแก้ไขปัญหาสายตาเพียงอย่างเดียวจึงไม่ทำให้การมองเห็นชัดเจนเต็มที่ วิธีแก้ไขการมองเห็นสำหรับกระจกตาโป่งพอง อาจจำแนกตามลักษณะการแก้ไขได้ดังนี้
1. วิธีที่แก้ไขค่าสายตา แต่ไม่ได้แก้ไขกระจกตาบิดเบี้ยว (การมองเห็นชัดเจนน้อย)
ทำให้การมองเห็นคมชัดขึ้นบางส่วน โดยอาจยังมองเห็นภาพหรือตัวหนังสือเป็นเงาซ้อนหรือบิดเบี้ยวเนื่องจากกระจกตาที่บิดเบี้ยวยังไม่ถูกแก้ไข โดยความชัดเจนในการมองเห็นขึ้นกับความรุนแรงของกระจกตาโป่งพอง สำหรับผู้ที่กระจกตาโป่งพองไม่มาก อาจพอใจกับการแก้ไขวิธีเหล่านี้ เทคนิคต่างๆเหล่านี้ได้แก่ การใช้แว่นตา การผ่าตัดใส่เลนส์เสริม (Implantable Contact Lens, ICL) หรือการผ่าตัดเปลี่ยนเลนส์ตาสำหรับผู้ที่มีปัญหาต้อกระจกร่วมด้วย
ภาพแสดงการผ่าตัดใส่เลนส์เสริม (ICL) โดยเลนส์อาจถูกใส่ไว้ที่หน้าหรือหลังม่านตาเพื่อแก้ไขสายตา ทำให้มองเห็นได้ชัดเจนขึ้นบางส่วน
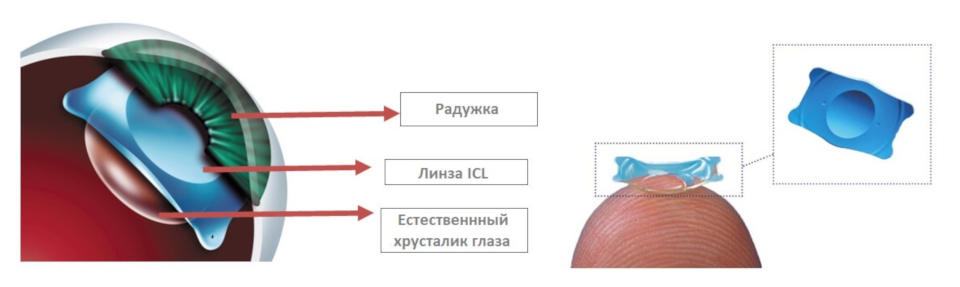

ภาพแสดงการผ่าตัดเปลี่ยนเลนส์แก้วตาเทียม (IOL) สำหรับผู้ที่มีปัญหาต้อกระจก (เลนส์ตาขุ่นตัว) ร่วมด้วย โดยการผ่าตัดจะสลายเลนส์ที่ขุ่นตัวออกโดยเหลือถุงหุ้มเลนส์ไว้เพื่อใส่เลนส์เทียมทดแทนเลนส์เดิม เลนส์ใหม่ที่ใส่เข้าไปจะมีค่ากำลังที่เหมาะสมกับค่าสายตา ทำให้มองเห็นชัดเจนขึ้น


2. วิธีที่แก้ไขค่าสายตา และแก้ไขกระจกตาบิดเบี้ยวบางส่วน (การมองเห็นชัดเจนปานกลาง)
เป็นทั้งการแก้ไขสายตา และแก้ไขกระจกตาบิดเบี้ยวบางส่วน ทำให้การมองเห็นชัดเจนขึ้น อย่างไรก็ดี วิธีดังกล่าวนี้ไม่สามารถแก้ไขกระจกตาที่บิดเบี้ยวได้ทั้งหมด จึงทำให้การมองเห็นยังมีเงาซ้อนหรือภาพบิดเบี้ยวอยู่บ้าง เทคนิคต่างๆเหล่านี้ได้แก่
- การใช้คอนแทคเลนส์นิ่ม (Soft Contact Lens) อาจใช้คอนแทคเลนส์นิ่มที่มีค่าสายตาเอียงที่มีขายตามท้องตลาด หรือถ้าค่าสายตาเอียงมากอาจตัดคอนแทคเลนส์นิ่มเฉพาะบุคคลได้ คอนแทคเลนส์นิ่มจะช่วยแก้ไขสายตาและแก้ไขความบิดเบี้ยวของกระจกตาได้บางส่วน ทำให้เห็นได้ชัดเจนขึ้น
- การผ่าตัดใส่ห่วงในกระจกตา (Intac) (ห่วงพลาสติกครึ่งวงกลม สอดเข้าระหว่างชั้นของกระจกตา) สามารถแก้ไขกระจกตาบิดเบี้ยวได้บางส่วน หลังแก้ไขอาจต้องใส่แว่นตาหรือคอนแทคเลนส์ช่วยเพื่อทำให้มองเห็นได้คมชัดมากขึ้น งานวิจัยของ Dr. Colin(อ้างอิง 2) พบว่า ค่าความชัดเจนของคนไข้เมื่อแก้ไขด้วยแว่นตา ก่อนใส่อินแทคมองเห็นได้ชัดเจนเฉลี่ย 40% ของคนปกติ (VA 20/50) หลังใส่อินแทคความชัดเจนเฉลี่ยดีขึ้นเป็น 60% ของคนปกติ (VA 20/32) ถึงแม้อินแทคจะไม่สามารถแก้ไขสายตาได้หมด แต่ก็มีข้อดีหลายอย่างคือ สามารถผ่าตัดถอดออกได้ถ้าต้องการเปลี่ยนในกรณีที่กระจกตาโป่งพองมากขึ้น ทำให้มองเห็นได้ดีขึ้นเมื่อไม่ใส่แว่นตาหรือคอนแทคเลนส์ นอกจากนี้อินแทคยังทำให้ใส่คอนแทคเลนส์ชนิดนิ่ม หรือ RGP ชนิด Corneal Lens ง่ายขึ้น และยังสามารถใช้ร่วมกับ RGP ชนิด Scleral Lens เพื่อเพิ่มความชัดเจนของการมองเห็นได้อีกด้วย
ภาพ Ferrara Ring


หลังจากใส่ Ferrara Ring แล้ว หากต้องการให้มองเห็นชัดเจนขึ้น ก็สามารถใส่ Scleral lens ได้
ภาพแสดงกระจกตาที่ใส่อินแทคหรือเฟอราร่าริง และแก้ไขการมองเห็นด้วยสเคลอรัลเลนส์
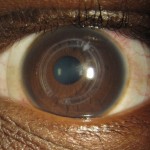

- การผ่าตัดเปลี่ยนกระจกตา (Penetrating Keratoplasty, Corneal Transplant, Corneal Graft) ส่วนมากแพทย์จะพิจารณาผ่าตัดสำหรับผู้ที่มีปัญหากระจกตาขุ่นตัวและบดบังรูม่านตาทำให้การมองเห็นแย่ลง การผ่าตัดเปลี่ยนกระจกตาถึงแม้ว่ากระจกตาของผู้บริจาคจะเรียบและสมบูรณ์ก็ตาม แต่การผ่าตัดกระจกตาถึงแม้จะเย็บแผลได้อย่างสมบูรณ์แล้ว มักพบว่ากระจกตาที่เปลี่ยนจะมีความไม่สม่ำเสมอเล็กน้อยทำให้เกิดค่าสายตาเอียงตามมา (เปรียบได้กับการผ่าเอาเนื้อจากที่หนึ่งมาแปะอีกที่หนึ่ง ไม่ว่าหมอจะเย็บแผลเก่งขนาดไหนก็จะยังมีรอยแผลเป็นให้เห็นอยู่ดี นอกจากนั้นกระจกตาของแต่ละคนก็มีความหนาไม่เท่ากัน มีลักษณะเนื้อเยื่อที่แตกต่างกันไป รวมทั้งการรักษาแผลของแต่ละคนก็ไม่เหมือนกัน ปัจจัยเหล่านี้ล้วนมีผลต่อการผ่าตัดเปลี่ยนกระจกตา) อย่างไรก็ดี หลังจากที่แผลที่กระจกตาหายดีแล้ว ปัญหาสายตาและกระจกตาบิดเบี้ยวที่ยังคงเหลือ อยู่ก็สามารถใช้คอนแทคเลนส์แก้ไขให้การมองเห็นชัดเจนขึ้นได้
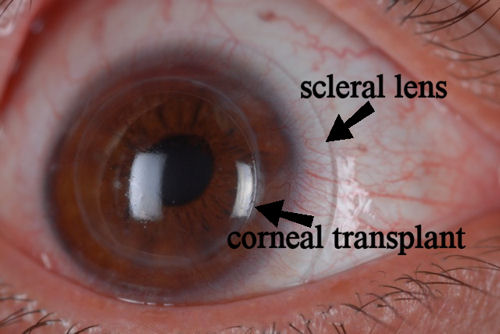
ภาพแสดงการผ่าตัดเปลี่ยนกระจกตา และแก้ไขการมองเห็นด้วยสเคลอรัลเลนส์


3. วิธีที่แก้ไขค่าสายตา และแก้ไขกระจกตาบิดเบี้ยวทั้งหมด (การมองเห็นชัดเจนสูงสุด)
ในปัจจุบัน ยังไม่มีการผ่าตัดวิธีการใดที่สามารถแก้ไขความบิดเบี้ยวของกระจกตาให้กลับมาปกติได้ โดยวิธีที่สามารถแก้ไขให้การมองเห็นกลับมาชัดเจนเป็นปกติมากที่สุด คือ การใช้คอนแทคเลนส์ชนิดกึ่งนิ่มกึ่งแข็ง (Rigid Gas Permeable Contact Lens, RGP) โดยเมื่อผิวกระจกตาที่บิดเบี้ยว ถูกปิดด้วยคอนแทคเลนส์ RGP ที่มีผิวเรียบสม่ำเสมอ ผิวด้านหน้าของคอนแทคเลนส์จะทำหน้าที่หักเหแสงแทนกระจกตาเดิมที่บิดเบี้ยว ทำให้สามารถมองเห็นได้อย่างชัดเจนเทียบเท่าคนปกติ การใช้คอนแทคเลนส์ RGP นับเป็นการแก้ไขที่นิยมใช้มากที่สุดกับโรคกระจกตาโป่งพอง จากงานวิจัยพบว่าผู้เป็นกระจกตาโป่งพองถึง 90% เหมาะกับการแก้ไขด้วยคอนแทคเลนส์ (Ref 2,3) ในปัจจุบันคอนแทคเลนส์ RGP ได้ถูกพัฒนาให้ใส่ได้สบายมากขึ้น ประเภทของคอนแทคเลนส์ RGP ที่ใช้แก้ไขกระจกตาโป่งพองจำแนกได้เป็น 3 แบบ ได้แก่
- คอร์เนียเลนส์ (Corneal Lens) คือ คอนแทคเลนส์ RGP ที่มีขนาดเล็กกว่าตาดำ เหมาะสำหรับกระจกตาโป่งพองที่ยังมีอาการไม่รุนแรงมากนัก Corneal Lens ยังแบ่งย่อยได้เป็นหลายชนิดขึ้นกับการออกแบบผิวด้านหลัง เช่น Spherical Basecurve RGP, Aspheric BC, RoseK ฯลฯ แต่ถ้าใช้เลนส์ดังกล่าวแล้วยังมีอาการระคายเคืองตา เลนส์หลุดง่าย เดี๋ยวมัวเดี๋ยวชัดเนื่องจากมีฟองอากาศอยู่ใต้เลนส์ หรือเกิดรอยแผลที่กระจกตา ฯลฯ ควรเปลี่ยนไปใช้เลนส์ที่ใหญ่ขึ้น
ภาพการใช้คอร์เนียเลนส์กับกระจกตาโป่งพอง กระจกตาส่วนที่โป่งพองออกมาจะสัมผัสกับผิวหลังของคอนแทคเลนส์เล็กน้อย ซึ่งถ้าใส่เลนส์เป็นระยะเวลานาน มักพบว่าส่วนยอดของกระจกตาที่โป่งพองจะเกิดการขุ่นตัวเนื่องจากการเสียดสีกับผิวหลังของเลนส์ทุกครั้งที่กระพริบตา
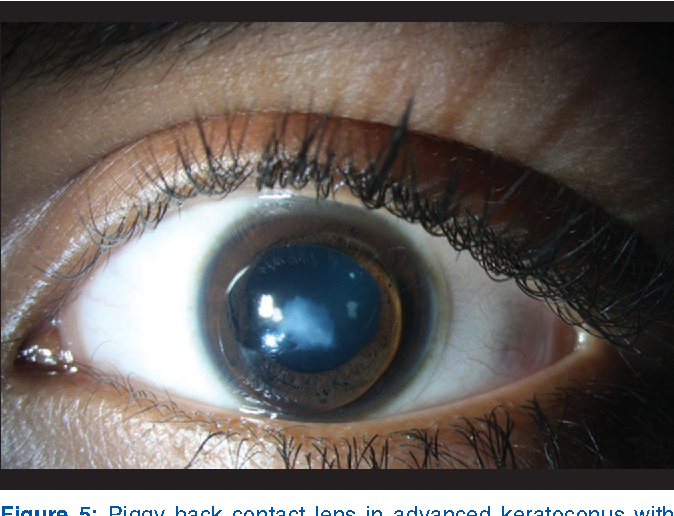

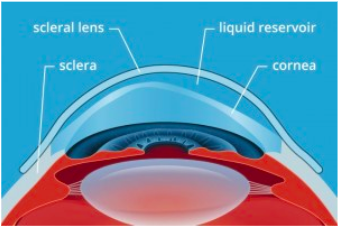
- สเคลอรัลเลนส์ (Scleral Lens) คือคอนแทคเลนส์ RGPที่มีขนาดใหญ่กว่าตาดำ เลนส์ที่ประกอบอย่างถูกต้องจะไม่มีส่วนใดของเลนส์สัมผัสโดนกระจกตา ทำให้ลดโอกาสการเกิดรอยแผลเป็นโดยเฉพาะที่ส่วนยอดของกระจกตาที่นูนขึ้นมา ใส่แล้วรู้สึกเคืองตาน้อยกว่าเลนส์ชนิดคอร์เนียเลนส์ นอกจากนี้ สเคลอรัลเลนส์ยังมีขนาดใหญ่ทำให้ไม่หลุดง่าย ทนทาน ใช้ได้นานหลายปี และยังใช้ได้ดีกับผู้ที่มีปัญหาตาแห้งอีกด้วย ผู้ที่ผ่าตัดใส่อินแทค ก็สามารถใช้สเคลอรัลเลนส์เพื่อแก้ไขให้การมองเห็นดีขึ้นได้ หรือผู้ที่ผ่าตัดเปลี่ยนกระจกตากรณีที่ยังไม่ตัดไหม สเคลอรัลเลนส์ยังช่วยลดการระคายเคืองจากไหมเมื่อกระพริบตาได้อีกด้วย โดยการใช้เลนส์จะไ่ม่ทำอันตรายต่อแผลผ่าตัดเนื่องจากผิวหลังของสเคลอรัลเลนส์จะไม่สัมผัสถูกส่วนใดของกระจกตา (ตาดำ) เพราะว่าเลนส์วางอยู่บนตาขาว
ภาพการใส่สเคลอรัลเลนส์ ตัวคอนแทคเลนส์จะวางอยู่บนตาขาวทำให้ผิวเลนส์ด้านหลังไม่สัมผัสโดนกระจกตา ลดโอกาสการเกิดกระจกตาขุ่นตัวลงเมื่อเทียบกับการใช้คอร์เนียเลนส์

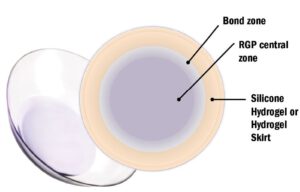
- ไฮบริดเลนส์ (Hybrid Lens) คือ คอนแทคเลนส์ชนิดลูกผสม ที่บริเวณกลางเลนส์ทำจากวัสดุคอนแทคเลนส์ RGP และขอบเลนส์ทำจากวัสดุคอนแทคเลนส์นิ่มเพื่อเพิ่มความสบายในการใส่ ทำให้ใส่สบายขึ้นเมื่อเทียบกับสเคลอรัลเลนส์โดยเฉพาะอย่างยิ่งผู้ที่มีต้อลมอยู่ที่ตาขาว หรือตาขาวไม่กลม อายุการใช้งานของเลนส์ชนิดนี้ประมาณ 6-12 เดือน
ภาพแสดงไฮบริดเลนส์ บริเวณกึ่งกลางเลนส์เป็นวัสดุชนิดกึ่งนิ่มกึ่งแข็งและขอบเลนส์เป็นวัสดุชนิดนิ่ม เพื่อเพิ่มความสบายในการใส่

การเลือกใช้คอนแทคเลนส์ที่เหมาะสมร่วมกับความเชี่ยวชาญในการประกอบคอนแทคเลนส์ สามารถทำให้ผู้เป็นกระจกตาโป่งพองระดับปานกลางและรุนแรง (ที่กระจกตายังไม่ขุ่นตัว) กลับมามองเห็นได้อย่างชัดเจนและสบายตาได้ เมื่อเคยชินกับการใช้เลนส์แล้ว
ภาพแสดงคอนแทคเลนส์ชนิดกึ่งนิ่มกึ่งแข็ง ชนิดสเคลอรัลเลนส์ Scleral Lens (ขวา) และคอร์เนียเลนส์ Corneal Lens (ซ้าย)


ล่าสุดสำหรับกระจกตาโป่งพองที่มีความรุนแรงมากจนกระทั่งกระจกตาขุ่นมัว จักษุแพทย์อาจพิจารณาผ่าตัดเปลี่ยนกระจกตา
คนไข้ประมาณ 10-20% ที่กระจกตาโป่งพองมีอาการรุนแรงต้องถึงขั้นเปลี่ยนกระจกตา (Penetrating Keratoplasty) โดยสาเหตุที่ต้องผ่าตัดเปลี่ยนกระจกตา เช่น กระจกตาขุ่นตัว หลังจากแก้ไขด้วยคอนแทคเลนส์พิเศษแล้วก็ยังไม่พอใจกับการมองเห็น เส้นเลือดใหม่ที่งอกเข้ากระจกตามีจำนวนเพิ่มขึ้นจนกระทั่งแพทย์คิดว่าถ้ายังปล่อยให้มีการเพิ่มขึ้นอีกจะทำให้มีความเสี่ยงต่อการเปลี่ยนกระจกตาแล้วล้มเหลว (Reject) อย่างไรก็ดี แพทย์จะเป็นผู้แนะนำว่าท่านควรเปลี่ยนกระจกตาหรือไม่ หรือควรรักษาด้วยวิธีใด เมื่อรักษาเสร็จ ถ้าการมองเห็นยังไม่เป็นที่พอใจ ก็อาจทดลองใช้คอนแทคเลนส์แบบกึ่งแข็งกึ่งนิ่ม ซึ่งส่วนใหญ่ทำให้มองเห็นได้ชัดเจนดีขึ้น
การเพิ่มความแข็งแรงแก่กระจกตา
ล่าสุดมีเทคโนโลยีการเพิ่มความแข็งแรงของกระจกตาโดยการเชื่อมขวางกระจกตา (Crosslinked) ด้วยสารเคมีเช่น วิตามิน B5 ทำให้กระจกตามีความแข็งแรงเพิ่มขึ้น ซึ่งเชื่อว่าสามารถลดโอกาสการโป่งพองเพิ่มขึ้นของกระจกตา อาจสามารถสอบถามได้จากจักษุแพทย์เชี่ยวชาญเฉพาะทางด้านกระจกตาครับ
เมื่อเป็นกระจกตาโป่งพอง ทำไมเวลาใส่คอนแทคเลนส์ชนิดกึ่งนิ่มกึ่งแข็งแล้วมีอาการเคืองตามาก
ในกรณีที่เป็นกระจกตาโป่งไม่มาก อาจสามารถใส่คอนแทคเลนส์แบบนิ่มแก้ไขสายตาเอียงได้ เมื่อเป็นกระจกตาโป่งพองมากขึ้นจนกระทั่งคอนแทคเลนส์นิ่มไม่สามารถแก้ไขอาการตามัวได้แล้ว อาจต้องใช้คอนแทคเลนส์ชนิดกึ่งนิ่มกึ่งแข็งแทนเนื่องจากคอนแทคเลนส์ชนิดกึ่งนิ่มกึ่งแข็งสามารถปกปิดกระจกตาที่ไม่เรียบได้ดีกว่า อย่างไรก็ดีเมื่อกระจกตาโป่งพองเป็นมากขอบของคอนแทคเลนส์นิ่มจะไม่แนบไปกับกระจกตา ทำให้ทุกครั้งที่กระพริบตา เปลือกตาบนด้านในจะขูดกับขอบคอนแทคเลนส์ที่เผยอขึ้นมาทำให้รู้สึกระคายเคืองตา ในกรณีนี้ คอนแทคเลนส์ชนิด Scleral lens จะช่วยให้ความรู้สึกระคายเคืองตาหมดไปเนื่องจากคอนแทคเลนส์มีขนาดใหญ่ ทำให้ขอบของคอนแทคเลนส์อยู่ใต้เปลือกตาตลอดเวลา เมื่อกระพริบตาจะไม่รู้สึกเคืองตา
ภาพแสดงแสดงลักษณะคอนแทคเลนส์บนกระจกตา
- ตาซ้าย คอนแทคเลนส์บนกระจกตาโป่งพอง ขอบคอนแทคเลนส์ไม่แนบไปกับดวงตา ใส่แล้วจะรู้สึกเคืองตา นอกจากนั้นคอนแทคเลนส์จะเลื่อนไปมาและถูบริเวณยอดของกระจกตาที่โป่งออกมา เมื่อถูเป็นเวลานานอาจทำให้กระจกตาถลอก ขุ่นมัว และเกิดเป็นรอยแผลเป็นได้
- ตาขวา ใส่ Scleral lens ที่มีขนาดใหญ่กว่าตาดำ
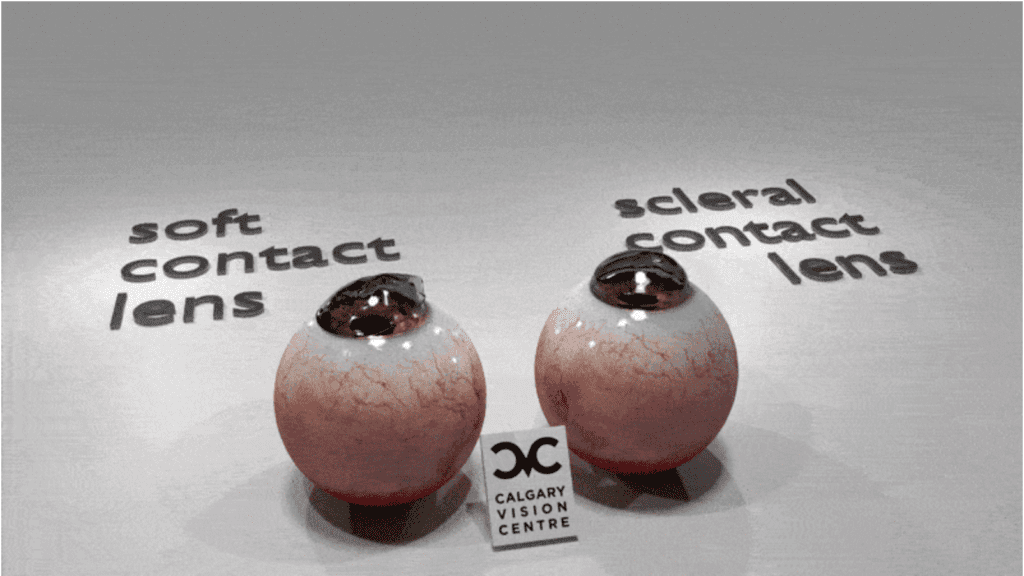
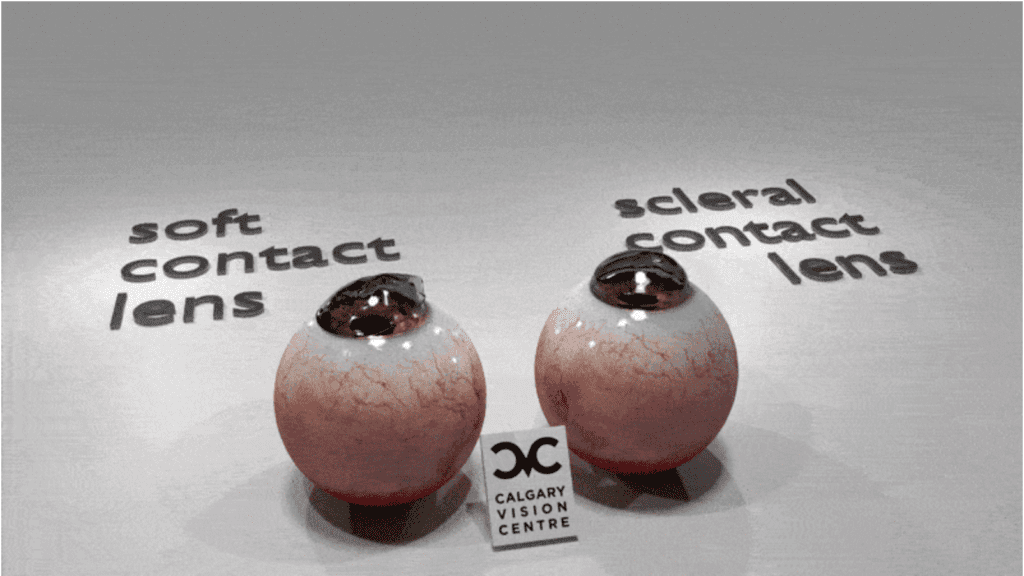
ภาพ Scleral Lens ที่มีขนาดใหญ่กว่าตาดำ ใส่แล้วให้ความสบายตาใกล้เคียงกับคอนแทคเลนส์ชนิดนิ่ม นอกจากนั้น ผิวด้านหลังของ Scleral lens จะไม่สัมผัสกับกระจกตา ลดโอกาสเกิดรอยถลอก รอยขุ่น หรือแผลเป็นที่กระจกตาเมื่อเทียบกับการใส่คอนแทคเลนส์ทั่วไป
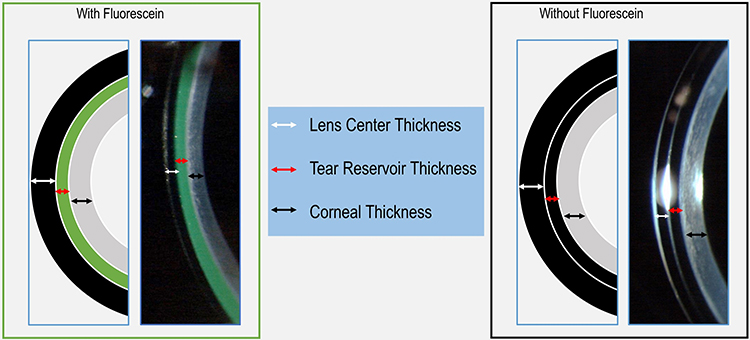

ทำไมจึงไม่ควรผ่าตัดเปลี่ยนกระจกตาให้กับผู้ป่วยทุกรายที่เป็นกระจกตาโป่งพอง
การเปลี่ยนกระจกตามีอุปสรรคมากมาย ตัวอย่างของอุปสรรคเช่น กระจกตาที่ได้รับบริจาคมีไม่เพียงพอกับผู้ที่ต้องการกระจกตา ดังนั้นทำให้อาจต้องเข้าคิวรอข้ามปีจนกว่าจะได้กระจกตา เมื่อเปลี่ยนกระจกตาแล้วบางครั้งร่างกายของผู้รับเกิดการต่อต้านกระจกตาจากผู้อื่น เนื่องจากไม่ใช่อวัยวะของตนเองและทำให้ต้องเปลี่ยนกระจกตาใหม่ กระจกตาที่เปลี่ยนสำเร็จอาจอยู่ได้เป็นระยะเวลานานหลายปีหรือบางรายอาจใช้งานได้เพียงไม่กี่เดือนก็ต้องเปลี่ยนใหม่ หลังจากเปลี่ยนกระจกตาแล้วหลายรายยังคงต้องใช้คอนแทคเลนส์อยู่ เป็นต้น ดังนั้นถ้ากระจกตาโป่งพองยังไม่มีความรุนแรงมาก จักษุแพทย์มักจะไม่แนะนำให้เปลี่ยนกระจกตา ดังนั้น การเปลี่ยนหรือไม่เปลี่ยนกระจกตา จึงควรฟังคำแนะนำของจักษุแพทย์ครับ
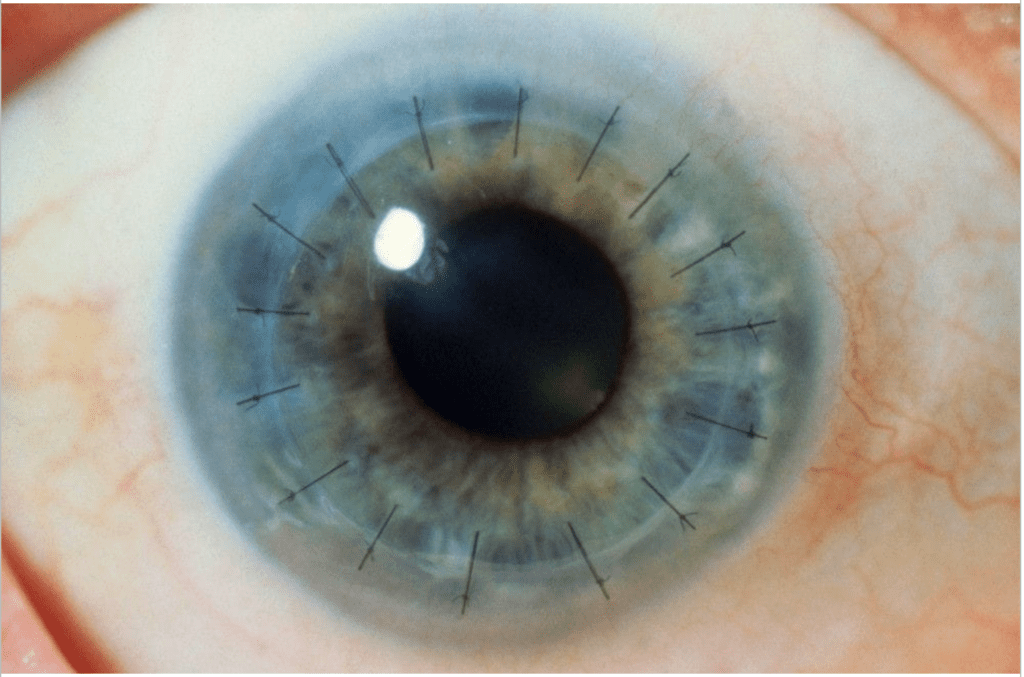
ภาพแสดงดวงตาหลังการผ่าตัดเปลี่ยนกระจกตา สังเกตเห็นไหมเย็บสีดำ เย็บกระจกตาของผู้บริจาคเข้ากับกระจกตาเดิมของผู้รับบริจาค (เห็นรอยต่อกระจกตาเป็นวงสีขาวอ่อนบริเวณไหมเย็บ)
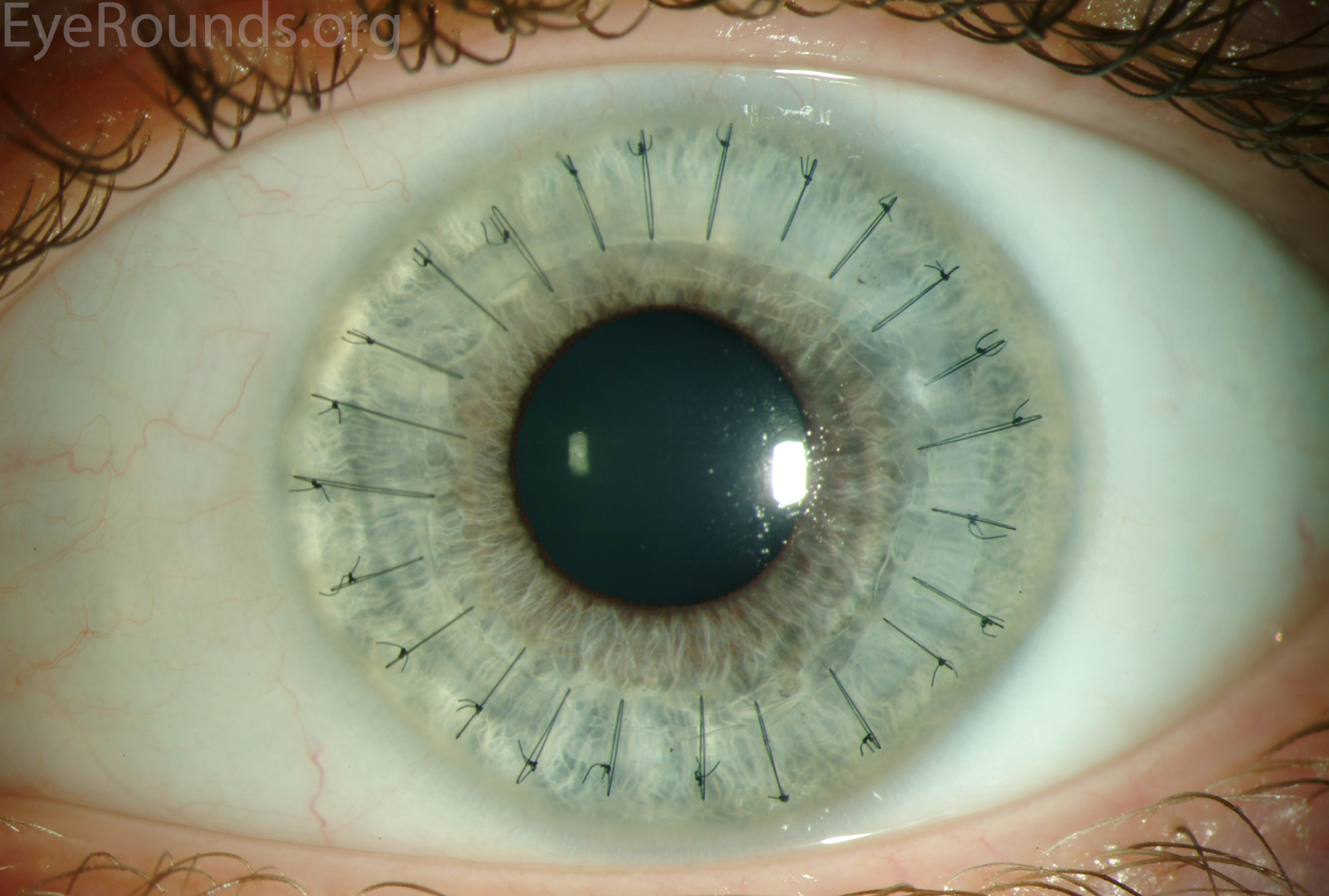

หลังการผ่าตัดเปลี่ยนกระจกตาแล้ว ดวงตาอาจมีปฏิกิริยาต่อต้าน ผู้รับบริจาคอาจต้องใช้ยาเพื่อควบคุมปฏิกิริยาต่อต้านเป็นเวลานาน บางครั้งปฏิกิริยาต่อต้านอาจรุนแรงจนกระทั่งดวงตาเกิดการอักเสบและต้องเปลี่ยนกระจกตาใหม่อีกครั้ง
กระจกตาโป่งพอง เป็นแล้วตาบอดหรือไม่
ผู้เป็นกระจกตาโป่งพองรุนแรง อาจทำให้เกิดกระจกตาขุ่นตัวทำให้การมองเห็นไม่ดีถึงขั้นตาบอดได้ แต่เมื่อผู้ป่วยได้รับการผ่าตัดเปลี่ยนกระจกตาก็จะสามารถกลับมามองเห็นได้อีกครั้ง อย่างไรก็ตาม ผู้เป็นกระจกตาโป่งพองมีโอกาสค่อนข้างน้อยที่จะเป็นรุนแรงถึงขั้นกระจกตาขุ่นตัว
จะทราบได้อย่างไรว่ากระจกตาโป่งพองจะมีความรุนแรงขนาดไหน / ที่เป็นอยู่แล้วจะเป็นเพิ่มขึ้นหรือไม่
ในปัจจุบันไม่สามารถบอกได้อย่างแน่ชัดว่า กระจกตาโป่งพองจะมีความรุนแรงเพียงใดในผู้ป่วยแต่ละราย แต่จากข้อมูลสถิติ พบว่าผู้ที่เป็นกระจกตาโป่งพองครั้งแรกเมื่ออายุน้อย (เช่น 12 ปี) มีโอกาสที่จะเกิดกระจกตาโป่งพองรุนแรงมากกว่าผู้ที่เริ่มเป็นเมื่ออายุมาก (เช่น 30 ปี)
สำหรับการเป็นเพิ่มขึ้นของกระจกตาโป่งพองจะมีลักษณะเป็นช่วงๆ เช่น หลังจากการเป็นครั้งแรกแล้วนั้นความโป่งพองอาจจะคงที่โดยไม่มีการเปลี่ยนแปลงอีกตลอดชีวิต หรือคงที่สักช่วงเวลาหนึ่ง (เช่น 6 เดือน หรือ 3 ปี) แล้วมีการโป่งพองเพิ่มขึ้นอีกรอบหรืออีกหลายรอบ โดยปัจจุบันไม่สามารถคาดเดาได้ว่าจะมีการเพิ่มขึ้นจากเดิมอีกหรือไม่หรือเมื่อไร
อ่านเพิ่มเติม คอนแทคเลนส์สำหรับกระจกตาโป่งพองเทคโนโลยีใหม่ มองเห็นชัด ใส่สบาย ไม่เคืองตา http://www.allaboutvision.com/contacts/scleral-lenses.htm